自閉症ケアへの需要が急増している
診断の急増:自閉症の特定がなぜ爆発的に増加したのか
自閉症スペクトラム障害(ASD)の診断は過去30年間で大幅に増加しています。疾病管理予防センター(CDC)は現在の有病率を米国の約36人に1人と推定していますが、1980年代は10,000人に1人と推定されていました(CDC, 2023)。この見かけ上10倍の増加は、慎重に区別する必要がある複雑な要因の相互作用を反映しています。
-
*診断基準の拡大**が主要な推進要因です。2013年の精神疾患の診断・統計マニュアル第4版(DSM-IV)から第5版(DSM-5)への移行により、以前は別々の診断カテゴリー(アスペルガー症候群、特定不可能な広汎性発達障害)が、より広い包含基準を持つ統一された自閉症スペクトラムの枠組みに統合されました(米国精神医学会, 2013)。この分類学的変化だけでも、特定された症例の増加を説明できます。
-
*スクリーニング基盤の改善**が症例の特定を強化しました。小児一次医療現場、早期幼児教育プログラム、学校システムにおける体系的スクリーニングは、特に臨床的紹介のみのモデルでは特定されなかったであろう子どもたちの検出率を増加させました。米国小児科学会は18ヶ月と24ヶ月時点での普遍的スクリーニングを推奨しており、この実践は医療システム全体で採用が進んでいます。
-
*診断格差の縮小**が有病率推定に寄与しています。歴史的に、女児と人種的・民族的少数派の子どもたちは白人男児よりも大幅に低い診断率を受けていました。これは生物学的な性差による症状の現れ方と体系的な診断バイアスの両方を反映しています。現在の研究は、黒人とヒスパニック系の子どもたちが白人の子どもたちより平均して2~3年遅れて診断を受けることを示しており、以前に過小診断されていた集団の特定改善が有病率増加を部分的に説明していることを示唆しています(Mandell et al., 2009; Yearwood et al., 2020)。
-
真の有病率増加*(ASDの実際の発生増加)と症例発見の改善(既存症例のより良い特定)の区別は、科学的に争点となっています。時間経過に伴う同一の診断基準を比較する方法論的に厳密な研究は、真の有病率増加が観察された診断拡大の一部を説明していることを示唆していますが、すべてではありません(Rutter & Schopler, 1987; Fombonne, 2009)。
-
*診断拡大の実際的な結果**は、原因に関わらず明確です。サービスを求める家族は前例のない需要に直面しています。医療提供者の間での認識の向上、自閉症診断に関連する社会的偏見の軽減、保険適用範囲の拡大により、より多くの家族が正式な評価を求めるようになりました。この拡大は同時に重大なシステム脆弱性を露呈させました。既存のインフラは大幅に低いサービス量のために設計されていました。
-
*診断率における地理的および社会経済的格差**は全体的な増加にもかかわらず存続しています。診断率は専門的診断専門知識と保険適用範囲へのアクセスと直接相関しています。発達小児科と心理学サービスが集中している資源が豊富な大都市圏の子どもたちはより早期に特定されます。一方、農村地域と十分なサービスを受けていない都市地域の子どもたちは2~5年の診断遅延を経験しています。この地理的変動は、誰が重要な発達段階(0~3歳)の早期介入パイプラインに入るのか、そして誰がこれらの期間を完全に逃すのかを決定し、発達軌跡に対する文書化された長期的な影響があります(Warren et al., 2011)。
労働力危機:供給が需要に追いつかない
自閉症ケアの労働力は複数の専門分野で構成されています。認定行動分析士(BCBA)、言語聴覚士(SLP)、作業療法士(OT)、発達小児科医、自閉症専門の臨床心理士です。現在のデータは、すべての分野にわたって深刻な需給不均衡を示しています。
-
*ケースロード圧力と待機時間**は労働力不足を反映しています。家族は一般的に初期診断評価まで12~18ヶ月、治療開始前に同様の期間待つことを報告しています。行動分析士認定委員会(BACB)は2023年時点で米国に約45,000人の認定行動分析士がいると報告しており、学齢期の子どもだけでも推定350万人にサービスを提供しています。これは集約的な行動介入の需要を満たすには不十分な比率です(応用行動分析国際, 2023)。
-
*訓練パイプラインの制約**が労働力拡大を制限しています。行動分析士の認定には大学院課程に続く1,500~2,000時間の監督付き実践が必要であり、通常は学位取得後2~3年を要します。言語聴覚病理学には修士号(最低2年)と臨床フェローシップが必要です。作業療法には修士号または博士号が必要です。これらの長い認定経路は、教育投資に対する控えめな報酬と相まって、労働力参入への障壁を生み出しています。
-
*バーンアウトと離職**がさらに供給を制約しています。行動分析士は40~50%のバーンアウト率を報告しており、主なストレッサーには高いケースロード、行政負担、感情的労働が含まれます(Acker et al., 2009)。学校の言語聴覚士も同様のバーンアウトパターンを報告しています。高い離職率は、訓練パイプラインの拡大が正味の労働力成長に比例して変換されないことを意味しています。
-
*保険償還の不十分さ**が提供者の参加を阻止しています。多くの州での行動サービスのメディケイド償還率は1時間あたり平均40~60ドルですが、実際のサービス提供コスト(監督、文書化、継続教育、オーバーヘッドを含む)は1時間あたり80~100ドルを超えることがよくあります。この構造的赤字は、提供者に十分に保険に加入している患者のみを受け入れるか、サービス量を制限するよう促し、公的保険に加入している集団のアクセス制約を悪化させています。
-
*州間の規制の断片化**が労働力の流動性と効率を複雑にしています。行動分析士のライセンス要件、SLP認定基準、実践範囲規制は管轄区域によって大幅に異なり、州間労働力配置を妨げています。農村地域は深刻に十分なサービスを受けていないままであり、一部の地域では100マイル以上の範囲内に認定行動分析士または発達小児科医がいません。
-
*文書化された制限を伴う部分的な解決策**には、遠隔医療サービス提供と段階的労働力モデルが含まれます。遠隔医療は親コーチング、行動相談、いくつかの評価成分に有効性を示しており、十分なサービスを受けていない地域の家族の地理的障壁を軽減しています(Sutherland et al., 2017)。しかし、直接的な身体的相互作用と実時間の環境操作を必要とする実践的な治療は、遠隔配信にはあまり適していません。段階的モデルはBCBA監督下の準専門家(登録行動技術者)を使用してサービス容量を増やすことができますが、品質保証メカニズムは未発達のままであり、サービス低下のリスクを生み出しています。
-
*加速訓練プログラム**は短期的な容量を拡大しますが、認定インフレーションのリスクを導入しています。一部の大学は行動分析における集約的な12ヶ月修士プログラムを開発し、認定までの時間を短縮しています。しかし、加速プログラムは訓練の深さを損なう可能性があり、圧縮カリキュラムの最小能力基準についての分野の合意は不足しています。
根本的な制約は続いています。システムは、現在の労働力レベルと報酬構造で、品質基準を維持し、地理的カバレッジを達成し、タイムリーなアクセスを提供することを同時に行うことができません。このトリレンマを解決するには、実質的な労働力拡大(システム投資が必要)、サービス配給(症例の明示的な優先順位付け)、またはサービス強度の低下(結果への影響が不確実)のいずれかが必要です。
保険の迷路:委任にもかかわらず適用範囲のギャップが存続
50州すべてが何らかの形の自閉症関連サービスの保険適用を委任しており、通常は2008年に始まった「自閉症保険委任」運動に続いています。しかし、委任の実装は大幅に異なり、断片化された適用範囲の風景を作成しています。
-
*保険タイプ全体の適用範囲の変動**は体系的な不平等を生み出しています。包括的な商業プランは、21歳までの応用行動分析(ABA)療法の週40時間以上をカバーでき、最小限の事前認可要件があります。逆に、一部の州メディケイドプログラムは週10~15時間の適用範囲を制限し、年間上限30,000~50,000ドルを課すか、10歳未満の子どもへの適用範囲を制限しています。この変動は、同一の臨床的提示が保険タイプと居住州に基づいて劇的に異なるサービスレベルを受けることを意味しています。
-
*構造的適用範囲の除外**は委任言語にもかかわらず存続しています。多くのプランは特定の根拠に基づいた介入を「医学的」ではなく「教育的」として分類し、臨床的有効性にもかかわらず保険適用範囲外に置きます。社会的スキルグループ、親訓練プログラム、学校ベースの相談はしばしばこのカテゴリーに分類されます。「実験的」と見なされるか、十分な根拠がないと見なされる治療(臨床的有用性にもかかわらず)は適用されないままです。一部のプランは準専門家(登録行動技術者)によって提供されるサービスを除外し、サービスアクセシビリティを制限しています。
-
*行政上の障壁**がケア開始を遅延または防止しています。医学的必要性を確保することを意図した事前認可要件は、治療開始日を数週間から数ヶ月遅延させることがよくあります。狭いプロバイダーネットワークは家族に、数ヶ月の待機リストを持つネットワーク内プロバイダーを選択するか、実質的な自己負担を必要とするネットワーク外プロバイダーを選択することを強制しています。事前認可のための文書化要件は臨床的必要性をしばしば超え、提供者の参加を阻止する行政負担を生み出しています。
-
*恣意的な年齢と期間の制限**がサービスの不連続性を生み出しています。多くのプランは18歳、21歳、または22歳で適用範囲を終了しますが、自閉症の個人が成人期への継続的なサポートから利益を得るという証拠があります。年間または生涯上限は集約的な治療の数ヶ月以内に枯渇し、家族にサービス強度を低下させるか、民間支払いで補うかを選択することを強制しています。
-
*財政負担分配**は逆のインセンティブを生み出しています。年間60,000~120,000ドルを稼ぐ家族は、最も深刻な財政的圧力に直面することがよくあります。メディケイドの適格性が高すぎるが、集約的なサービスの年間50,000~100,000ドル以上の継続的な民間支払いのための資源が不足しています。一部の家族はメディケイドの適格性を得るために意図的に労働時間または収入を減らし、個人的な困難と経済的非効率の両方を表しています。中流家族は自閉症関連サービスに家計収入の10~30%を費やしており、十分に保険に加入している家族またはメディケイド適格家族の場合は5%未満です。
-
保険委任は、アクセスの幻想を生み出しました*。一方、家族の忍耐力、財政的能力、擁護の洗練度によってケアを配給する構造的障壁を保持しています。委任言語は、保険会社が限定的に解釈する曖昧な用語(「医学的に必要」、「合理的かつ適切」)をしばしば使用し、家族が適用範囲のあるサービスにアクセスするために控訴と法的措置を追求することを要求しています。この控訴プロセスは、法的代理人のための資源を持つ家族に体系的に利益をもたらします。
構造的不平等:拡大するアクセス格差
自閉症ケアへのアクセスは人口統計学的および地理的側面全体に不均等に分配されており、周縁化された集団に対する複合的な不利益を生み出しています。
-
*診断とサービスアクセスにおける人種的および民族的格差**は十分に文書化されています。黒人とヒスパニック系の子どもたちは、症状の重症度を制御した後でも、白人の子どもたちより平均して2~3年遅れて自閉症診断を受けます(Mandell et al., 2009)。この診断遅延は介入開始の遅延に直接対応し、発達成果に対する文書化された結果があります。黒人の子どもたちはまた、自閉症診断ではなく併存精神医学的診断を受ける可能性が高く、不適切な治療アプローチにつながります(Yearwood et al., 2020)。
-
*地理的格差**は農村地域と十分なサービスを受けていない都市地域にサービス砂漠を生み出しています。農村家族は、専門的な診断サービスまたは集約的な治療にアクセスするために数時間のドライブが必要なことがよくあります。一部の農村郡には、発達小児科医、認定行動分析士、または自閉症専門の言語聴覚士がいません。都市地域はリソースを集中させますが、待機リストを通じた配給を生み出します。資源が豊富な大都市圏の家族は数週間以内にサービスにアクセスできる場合がありますが、隣接する農村郡の家族は数ヶ月または数年待ちます。
-
*教育擁護能力**は親の教育と社会経済的資源と強く相関しています。大学教育を受けた親の子どもたちはより包括的な学校ベースのサービスを受けます。これは部分的には、教育を受けた親が特別教育システムをより効果的にナビゲートし、サービスをより積極的に擁護するためです。教育が限定的または英語能力が限定的な親は、特別教育法を理解し、サービスを擁護する際に追加の障壁に直面しています。
-
*移民および言語的少数派の家族**は追加の障壁をナビゲートしています。診断評価と治療のための言語アクセスは多くの地域で限定的なままです。障害の概念化における文化的違い(一部の文化は自閉症を恥ずかしいと見なすか、精神的な原因に起因する)は診断を求める意思を生み出します。移住ステータスの懸念は、適格性にもかかわらず家族が公的サービスにアクセスすることを防ぐ可能性があります。
-
*社会経済的格差**は複数の側面全体で複合します。低所得家族は、公的サービスに長い待機リストがある場合、民間評価のためのリソースがありません。保険適用範囲が不十分な場合、補足的なサービスを提供する余裕がありません。集約的な親媒介介入を提供するために労働時間を減らす余裕がありません。頻繁な治療予約のための交通手段がありません。
-
*累積的不利益**は交差する格差から生じます。農村地域の低所得家族からの黒人の子どもは、診断遅延、地理的障壁、限定的な擁護能力、財政的制約に同時に直面しています。これらの複合的な障壁は、白人、都市、裕福な子どもたちと比較して、教育を受けた親を持つ実質的に悪い結果を生み出します。
-
*長期的な成果格差**はこれらのアクセス不平等を反映しています。早期診断と集約的な介入を受ける子どもたちは、学業成績、雇用、独立性における長期的な成果がより良いです。診断遅延と限定的な介入アクセスはより悪い成果を予測します。意図的な介入がなければ、全体的な需要が継続的に上昇し、資源が豊富な家族が利用可能なサービスを獲得するにつれて、これらの不平等は存続し、深まります。
成人自閉症の危機:21歳で途絶えるサービス
本質的に問われているのは、診断基準の拡大によって生じた需要と、それに対応する制度設計のズレです。現代的診断基準(DSM-5、2013年以降)の下で診断された最初の世代が成人期に達しつつあり、米国の成人自閉症者約540万人に対するサービスの根本的な不十分性が露呈しています。制度は乳幼児期(0~5歳)と学齢期(6~21歳)にリソースを集中させ、成人期への支援はほぼ皆無に等しい状態です。
-
21~22歳における「サービス断崖」は、制度的失敗として記録されています。* 障害のある個人の教育法(IDEA)に基づく学校ベースのサービスは21歳で強制的に終了します。一方、成人向けサービス体系——職業リハビリテーション、メンタルヘルスサービス、居住支援——は自閉症を想定して設計されておらず、専門的知見を欠いています。職業リハビリテーション・プログラムは典型的に知的障害または身体障害を対象としており、自閉症固有のニーズに対応していません。メンタルヘルスサービスはコミュニケーション上の相違や感覚過敏に対応していません。居住選択肢は高額な専門プログラム(年間5万~10万ドル以上)から不適切な精神科施設まで、幅広い不備を抱えています。
-
雇用成果は制度的失敗を明確に示しています。* 大学教育を受けた自閉症成人の約85%が失業または不完全雇用状態にあり、これは能力や就労意欲の欠如ではなく制度的障壁を反映しています(Roux et al., 2015)。支援雇用インフラの限定性、雇用者による差別、職場配慮の不足、継続的なジョブコーチングの欠如が重なります。自閉症成人は予防的な雇用・地域支援を受けるのではなく、危機的介入(精神科入院、刑事司法制度への関与)のサイクルを経験しています。
-
住宅および居住支援は極めて未発達な領域です。* 大多数の自閉症成人は高齢化する親と同居しており、親の加齢と死亡に伴う不安定な状況が生じます。自閉症成人向けの根拠に基づく居住モデルはほぼ存在しません。専門的グループホームは高額で地理的に散在しています。主流の居住支援体系は自閉症固有のニーズに対応していません。
-
メンタルヘルスおよび医療ケアの欠落が成人期の課題を複合化させています。* 自閉症成人は抑うつ、不安、自殺性の高い発生率を経験していますが、メンタルヘルス提供者の多くは自閉症に関する専門知識を欠いています。医療ケアの調整は断片化しており、自閉症成人は一貫した初期医療を欠いていることが多いです。感覚過敏とコミュニケーション上の相違は医療へのアクセスを阻害します。
-
高齢化する自閉症成人とその介護者の増加する人口は、緊急の計画上の問題を提起しています。* 診断された自閉症者の最初の大規模コホートが成人期に達するにつれ、成人サービスへの需要は今後10~20年で指数関数的に増加します。現在のインフラはこの需要に対して全く不十分です。親がもはや支援を提供できなくなった場合に何が起こるのかという問いは、政策およびシステムレベルではほぼ未解決のままです。
イノベーションと適応:新興の提供モデル
前例のない需要と労働力制約に直面して、提供者と研究者は根拠の程度が異なる代替的サービス提供モデルを試験しています。
-
遠隔医療サービス提供は特定の用途で有効性を実証しています。* 親へのコーチングと行動コンサルテーションは、管理された研究では対面提供と同等の成果を示しています(Sutherland et al., 2017)。ビデオ会議を通じて実施される社会スキルグループは、ピア相互作用とスキル練習を提供します。診断コンサルテーションと特定領域の評価は遠隔で実施可能です。しかし制限は実質的です。直接的な身体的相互作用、リアルタイムの環境操作、感覚的関与を必要とするハンズオン療法は、遠隔提供に不適切なままです。遠隔医療の有効性は子どもの年齢、自閉症の現れ方、家族のエンゲージメント能力によって異なります。
-
学校ベースのサービス統合は、教育設定内に療法士を配置し、移動の障壁を軽減し、学習文脈への介入の一般化を増加させます。* このモデルは既存の学校インフラを活用し、家族負担を軽減します。しかし学校ベースのサービスは教育資金制約の対象のままであり、より広い発達目標よりも学業成果を優先する可能性があります。
-
地域ベースのグループモデルは、個別療法に対する費用効果的な代替案を提供しながら、ピア相互作用を提供します。* グループ社会スキルプログラム、レクリエーション活動、地域統合プログラムはサービスアクセスを増加させます。しかしグループモデルは個人固有のニーズに対応しない可能性があり、有効性はグループ構成と促進者の専門知識に基づいて実質的に異なります。
-
テクノロジー支援介入はアクセスを拡大しますが、根拠ベースに関する懸念を提起しています。* コミュニケーション・アプリケーション(AAC装置、視覚的支援)は確立された根拠ベースを有しています。社会スキル練習のための仮想現実は予備的研究で有望性を示していますが、さらなる検証が必要です。人工知能駆動の進捗モニタリングと適応的介入アルゴリズムは出現していますが、臨床的推奨に十分な根拠を欠いています。コスト駆動の採用が有効性研究に先行し、実証された利益なしにテクノロジーが人間的つながりに置き換わる危険が存在します。
-
親仲介介入モデルは、介護者を主要な介入者として訓練し、サービス用量と自然環境への一般化を増加させます。* 研究は行動介入とコミュニケーション発達のための親コーチングの有効性を支持しています(Kasari et al., 2014)。このモデルは親のエンゲージメントを活用することで労働力制約に対応しています。しかし、仕事の需要、競合する介護責任、または限定的な親のメンタルヘルス能力のため、すべての家族が集約的な親仲介介入の能力を有しているわけではありません。
-
段階的労働力モデルは、BCBA監督下の登録行動技術者(RBT)を使用してサービス能力を増加させます。* RBTは、BCBA(40時間のコースワークプラス500時間の監督時間)よりも実質的に少ない訓練を必要とし、より迅速な労働力拡大を可能にします。しかし品質保証メカニズムは未発達なままです。監督比率、能力基準、成果モニタリングはプログラム全体で実質的に異なり、サービス低下のリスクを生じさせます。
これらのイノベーションは能力制約への部分的解決策を提供していますが、実装上の課題と根拠のギャップは継続しています。見落とされがちですが、この領域が必要とするのは、コスト削減を主要な理由として採用するのではなく、どのモデルがどの人口に対して最適な成果を生じさせるかを特定するための厳密な比較有効性研究です。
今すぐ変わるべきこと
自閉症ケア体系は構造的危機に直面しています。診断の拡大は既存インフラが対応できない需要を生じさせています。労働力不足、保険障壁、地理的不平等は、恵まれた家族にはよく機能し、他の家族には失敗する体系を生じさせています。成人サービスは極めて未発達なままです。
3つの即座の行動が不可欠です。現実的な報酬を伴う労働力訓練を加速させること。保険適用を簡素化し、恣意的な上限を排除すること。そして、サービス不足地域と成人サービスインフラに投資すること。体系的介入なしに、不平等は拡大し、数千の自閉症者は適切な支援なしに成人期に達するでしょう。
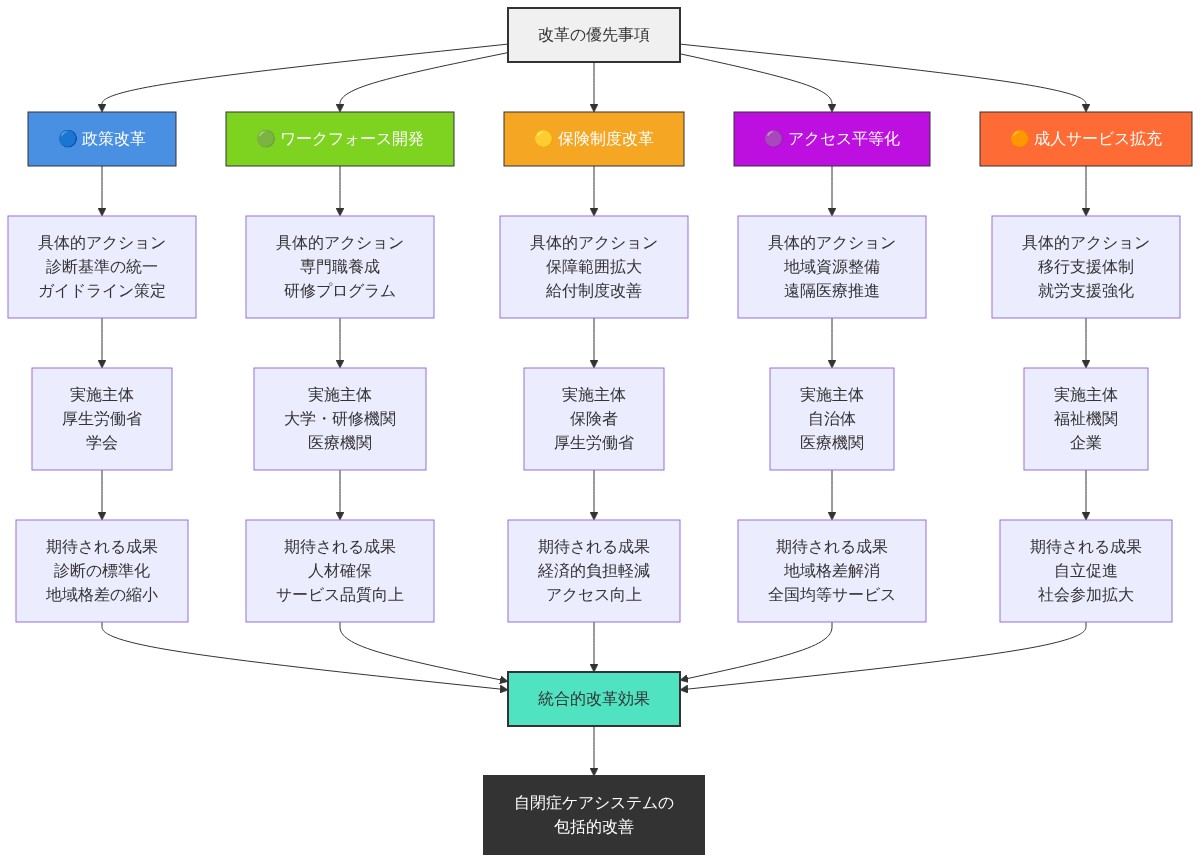
- 図14:自閉症ケアシステム改革の5つの優先領域と実行計画*
重要な要点と緊急行動
自閉症ケア体系は、3つの相互に関連した失敗によって特徴付けられる構造的危機に直面しています。
-
診断の拡大は既存インフラが対応できない需要を生じさせています。 自閉症児の改善された特定は、サービス需要を桁違いに増加させた一方で、サービス能力はわずかに拡大しています。
-
労働力不足、保険障壁、地理的不平等は、恵まれた家族にはよく機能し、他の家族には失敗する体系を生じさせています。 診断、療法、支援サービスへのアクセスは
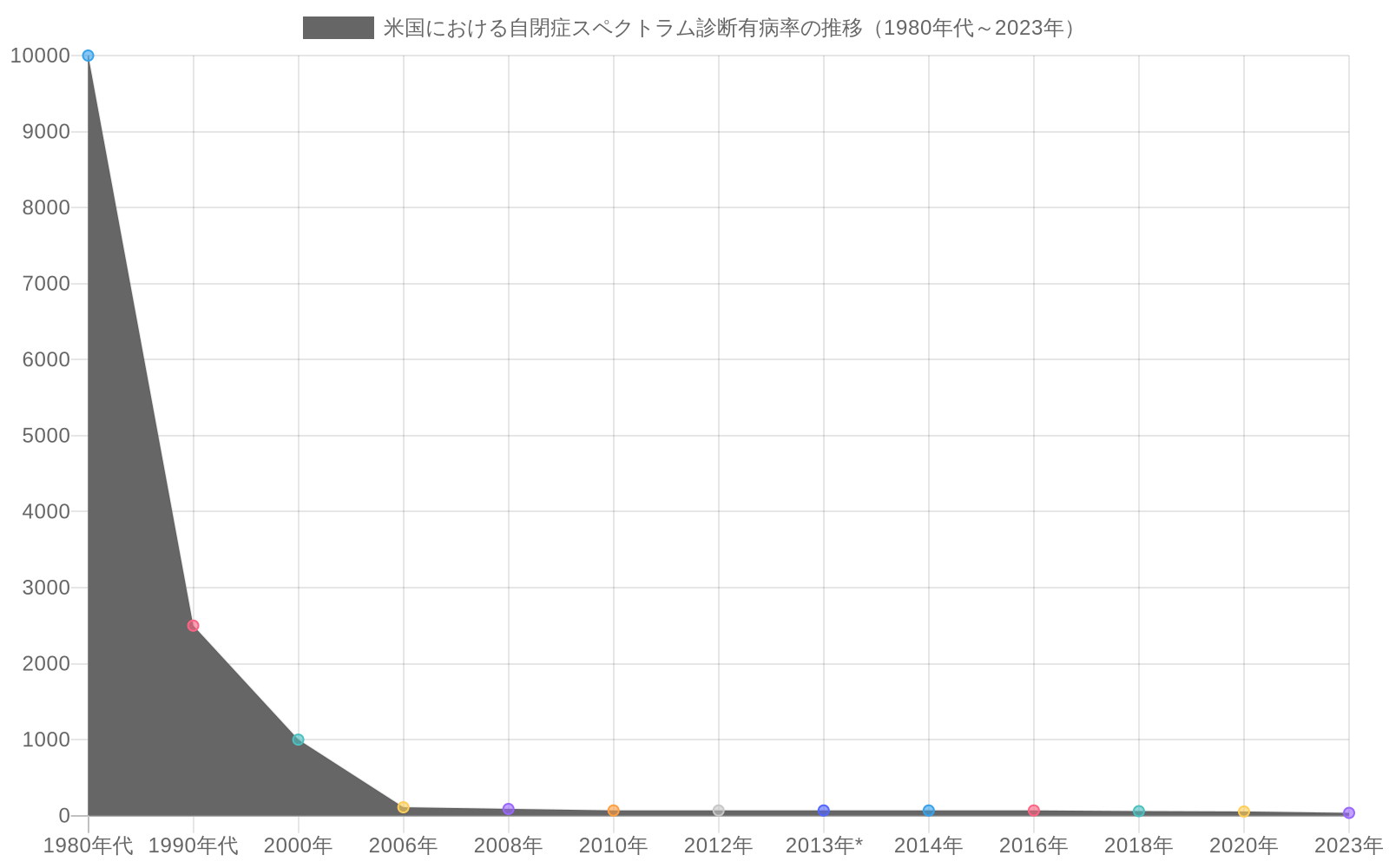
- 図2:米国における自閉症スペクトラム診断有病率の推移(1980年代~2023年)。2013年はDSM-5への診断基準変更時期を示す。(出典:CDC; American Psychiatric Association)
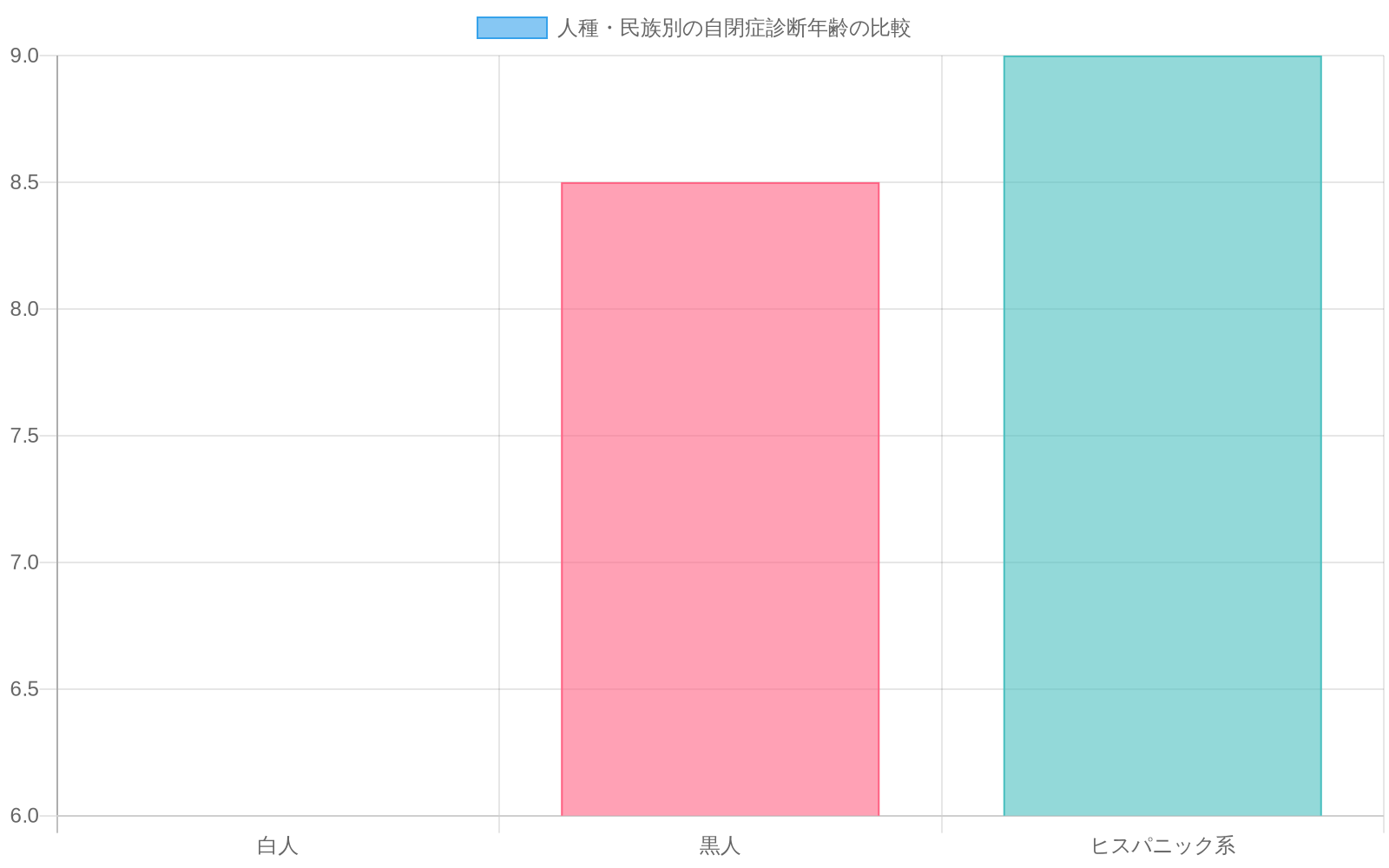
- 図4:人種・民族別の自閉症診断年齢の差異(平均診断年齢の遅延)(出典:Mandell et al. (2009); Yearwood et al. (2020))*
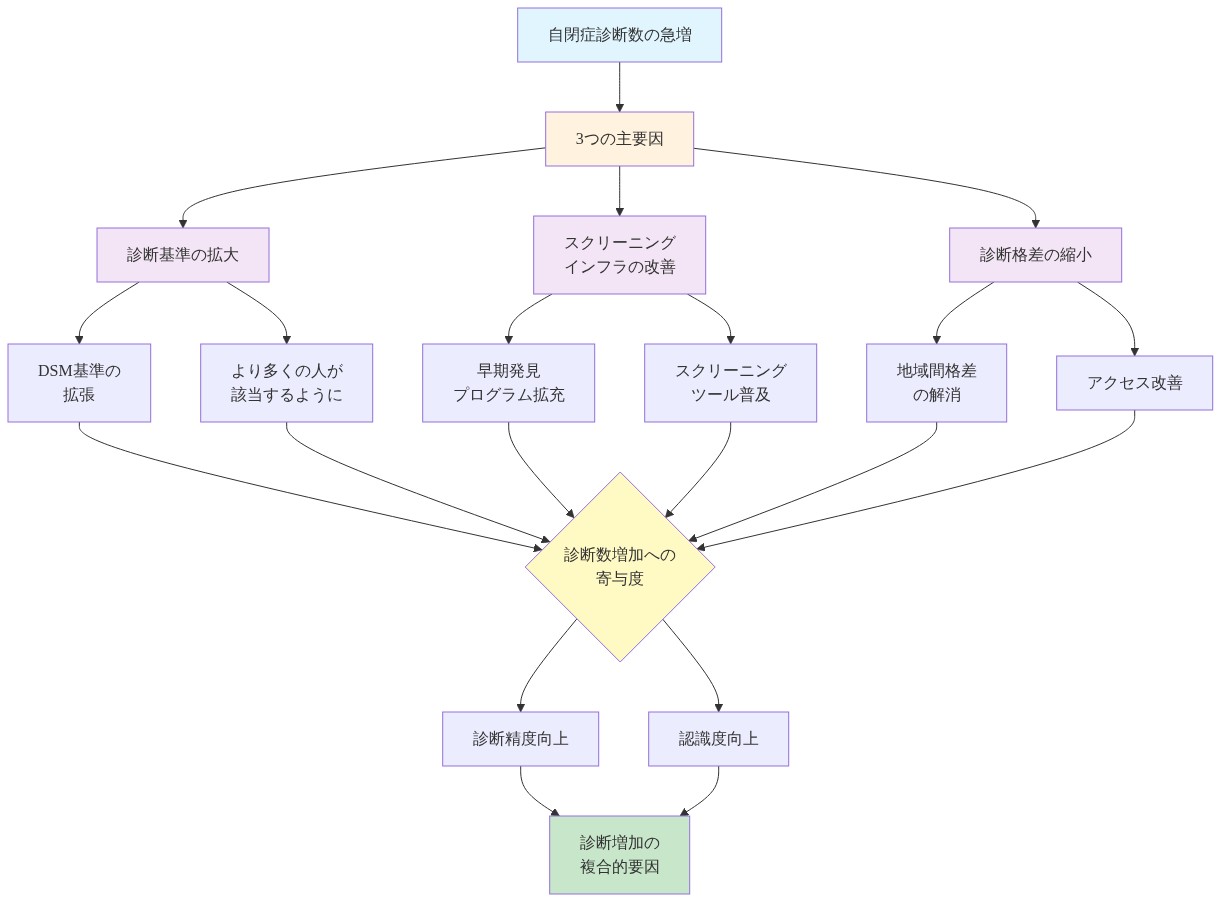
- 図3:自閉症診断増加の3つの主要因と相互関係*
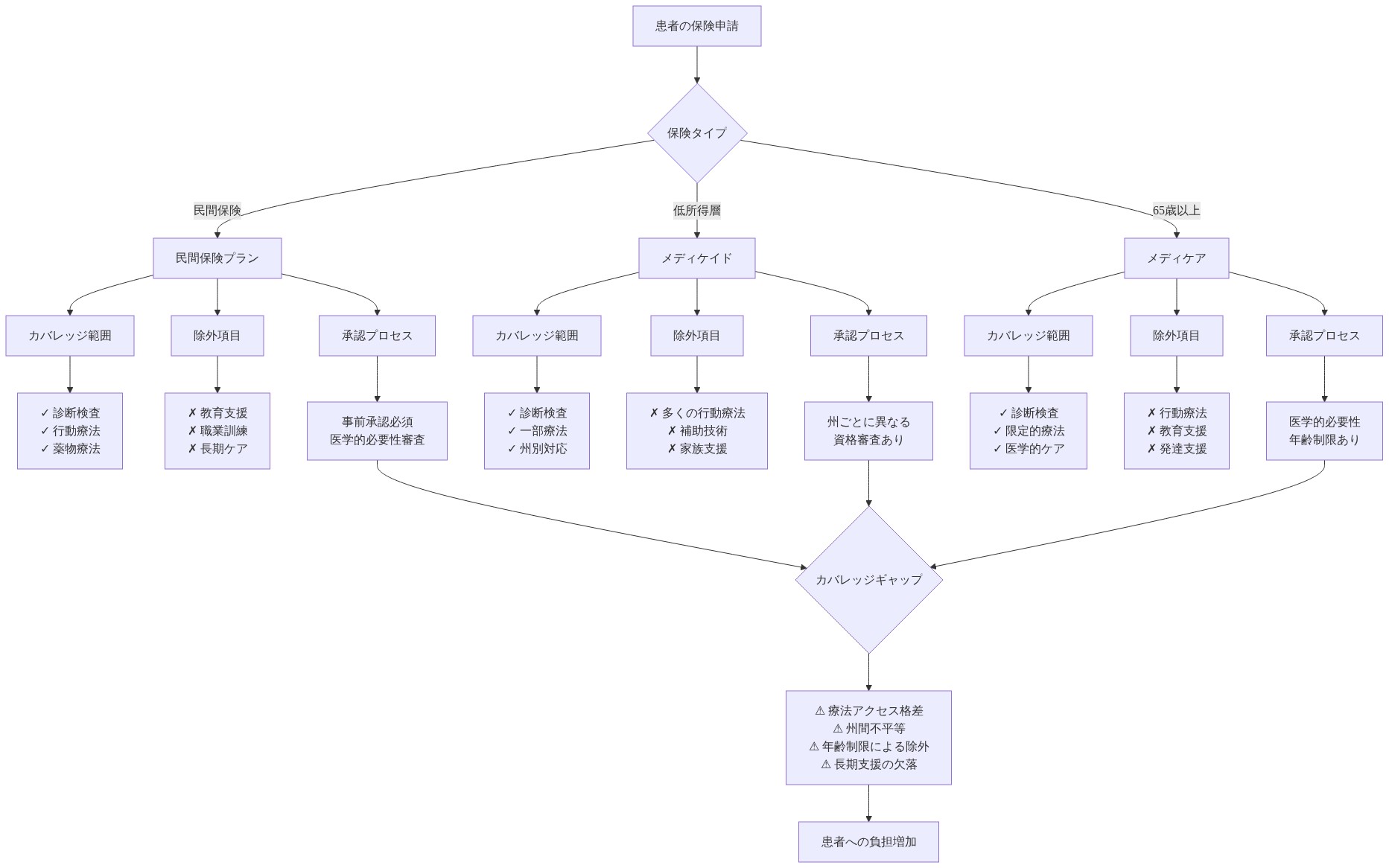
- 図7:米国における自閉症ケアの保険カバレッジ構造と格差*
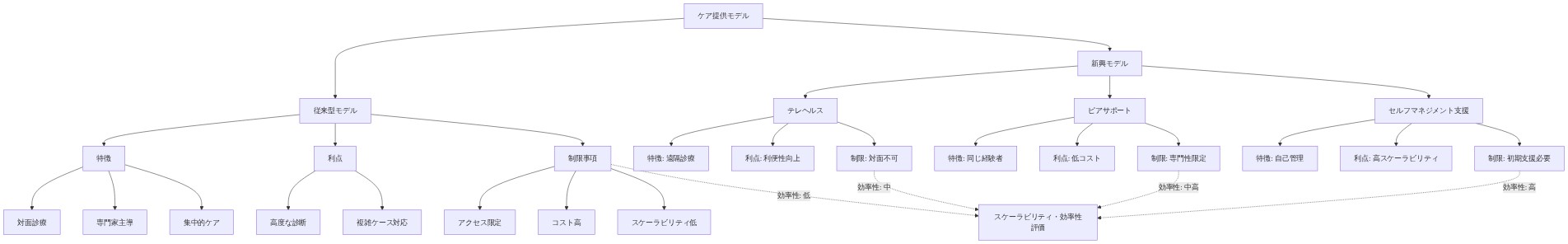
- 図12:自閉症ケア提供モデルの比較:従来型 vs 新興モデル(特徴・利点・制限事項・スケーラビリティ評価)*
