1年間のエスカレーション:テキサスから全国的危機へ
1年前、テキサス州は複数州にわたるアウトブレイクの軌跡を開始することになる最初の確認された麻疹症例を報告した。この初期症例は、センチネルイベント(集団レベルの免疫が臨界閾値を下回ったことを示す疫学的マーカー)として機能した(麻疹の基本再生産数R₀が12~18であることを考慮すると、推定95%)1。協調的な迅速対応プロトコルを発動させるのではなく、アウトブレイクはその後数ヶ月にわたって複数の管轄区域にわたる感染連鎖を確立することになった。
症例発生と公衆衛生介入との間の運用上の遅延は、臨床サーベイランスシステムにおける根本的な制約を反映している。従来の麻疹検出は、一連の連鎖に依存している:症状のある患者が医療を求めなければならない;医療提供者は発熱性発疹疾患の鑑別診断の中で麻疹を認識しなければならない;検査室での確認が行われなければならない;そして症例は管轄チャネルを通じて州および連邦機関に報告されなければならない。各ステップが遅延をもたらす。麻疹アウトブレイク対応に関する公表文献は、症状発現から症例確認までの中央値が7~14日であり、疫学調査が開始される前にさらなる遅延があることを示している2。
この検出期間中、検出されない感染が継続する。保険や医療へのアクセスがない患者は、公式サーベイランスには見えないままである。数十年間米国では稀であった疾患である麻疹に不慣れな医療提供者は、症例を他のウイルス性発疹症として誤分類する可能性がある。累積的な効果として、確認された症例数は実際の循環を体系的に過小評価し、対応努力は現在の感染状況ではなく過去の流行状態に対処することになる。
この時間的不整合は重大な脆弱性を生み出す:症例数が警戒閾値を発動させ対応プロトコルを活性化する頃には、地域社会での感染はすでに複数の場所で確立されている。公衆衛生機関は、テキサス症例の直後に強化されたサーベイランスプロトコルを実施すべきであった。これには、ワクチン接種率が90%未満と文書化されたコミュニティにおける標的検査室検査、特定された高リスク地域の学校および保育施設ネットワークとの調整、州と地方管轄区域間のリアルタイムデータ共有協定が含まれる3。
2,500症例の閾値:規模と拡散
米国における確認された麻疹症例は、2025年1月時点で2,500を超えている(具体的なデータソースと日付はCDCサーベイランスデータで検証予定)。この確認された症例数は、実際の循環の下限を表している。疫学モデリングは、麻疹アウトブレイク中、確認された症例は通常、影響を受けた集団における医療アクセスパターン、医療提供者の認識、検査の利用可能性に応じて、実際の感染の40~60%を捕捉することを示唆している4。
2,500の確認症例数は、麻疹が地理的に離散的なアウトブレイククラスターから持続的な複数サイトの地域社会感染に移行したことを示している。この規模では、ウイルスは複数の大都市圏とその周辺地域で同時に循環している。学校は生徒間の症例を報告している。医療施設は、日常的な救急部門および入院患者数の一部として麻疹患者を管理している。疫学的パターンは、アウトブレイクから特定の地理的および人口統計学的ポケット内での風土病循環へと移行した。
この規模の感染は、従来の疾病管理措置に運用上の制約を生み出す。接触者追跡(確認された症例に曝露した個人の特定と監視)は、感染が広範囲に及び、離散的な曝露イベントに追跡可能ではなく地域社会レベルである場合、リソース的に禁止的となる。麻疹を持つ単一の医療従事者または学校職員は、複数日にわたって数百人の個人と接触した可能性がある。曝露されたすべての人を特定し監視しようとすることは、ワクチン接種キャンペーンと臨床管理からリソースを転用する。
戦略的含意は、対応プロトコルが個別症例調査から集団レベルの介入へと移行しなければならないということである。リソースは、免疫が低いと文書化されたコミュニティでのワクチン接種キャンペーン、麻疹診断基準と報告要件に関する医療提供者教育、新興クラスターを特定するための管轄区域間のリアルタイムデータ共有システムの確立を優先すべきである。
廃水サーベイランスは、臨床報告の遅延とは独立して動作する補完的な検出メカニズムを提供する。麻疹ウイルスは感染者の糞便物質中に排出され、通常、発疹発現の3~4日前から始まり、症状出現後7~10日間続く5。定義された地理的集水域にサービスを提供する廃水処理施設は、臨床症例が報告可能な閾値に蓄積する数日または数週間前に、下水サンプル中のウイルスの存在を検出できる。50万人の住民にサービスを提供する大都市圏にサービスを提供する単一の処理施設は、個々の医療受診行動や医療提供者の診断実践に関係なく、その集水域全体にわたる麻疹循環の集団レベルの早期警告を提供できる。
運用上の要件は、高リスク管轄区域における廃水サーベイランスインフラストラクチャーの即時確立である。米国最大の50の大都市圏の主要処理施設からの標準化されたサンプル収集プロトコルを実施するために、地方自治体の水道事業者と調整する。麻疹ウイルスRNAの定量的逆転写ポリメラーゼ連鎖反応(RT-qPCR)検査を実施するために、学術ウイルス学研究室およびCDC指定参照施設と提携する。週次または隔週の検査スケジュールを確立し、自動警告閾値を持つ州疫学データベースに結果を直接送る。これにより、臨床症例報告の遅延とは独立した実行可能な早期警告を提供する並列サーベイランストラックが作成される。
失敗の尺度としての死亡率
3件の確認された麻疹死亡は、疾病予防における文書化されたシステム障害を表している。米国における麻疹死亡率はワクチン接種によって予防可能である。したがって、各死亡は利用可能な予防能力とその展開との間のギャップを示している。疫学的パターンは十分に確立されている:麻疹死亡率は3つの集団に集中する—ワクチン未接種者、免疫不全患者(ワクチン接種が禁忌または無効である者)、および初回接種適格年齢未満の乳児(通常12ヶ月)1。この分布はランダムではなく、予測可能な脆弱性パターンを反映している。
ワクチン接種率と死亡率との間の機械的リンクは、集団免疫閾値を通じて作用する。麻疹は感染を中断するために約95パーセントの集団免疫を必要とする2。地域社会のワクチン接種率がこの閾値を下回ると、感受性のある個人は曝露リスクの増加に直面する。死亡は、ウイルスが上記の3つの脆弱な集団の個人に遭遇したときに発生する。したがって、ワクチン接種された集団における麻疹死亡は、局所的なワクチン接種率の欠損の疫学的指標として機能する。
- 検証を必要とする仮定*:各確認された死亡は、死亡者の特定の地理的地域(郵便番号、学区)および人口統計学的コホート(年齢層、免疫化状態カテゴリー)におけるワクチン接種率の調査を促すべきである。この調査は以下を文書化すべきである:(1)関連集団におけるワクチン接種率のパーセンテージ;(2)ワクチン接種への特定された障壁(費用、アクセス、誤情報、宗教的または哲学的異議);(3)医療提供者のワクチン接種推奨パターン;(4)ワクチン供給と流通状況。この詳細な調査がなければ、死亡率データは実行可能なインテリジェンスに変換できない。
運用上の含意は、死亡が文書化された必要性に応じてリソースの再配分を引き起こすべきであるということである。麻疹死亡を経験しているコミュニティは、強化されたワクチン接種アウトリーチ、文書化されたワクチン躊躇の推進要因に対処する標的コミュニケーション、および強化された臨床サーベイランスを受けるべきである。公衆衛生機関は標準化された迅速対応プロトコルを確立すべきである:麻疹死亡の確認時に、死亡者の居住郵便番号および隣接地域で48時間以内に地域社会ワクチン接種クリニックを活性化し、特に死亡者の脆弱性プロファイルに一致する集団に焦点を当てる。
- 図3:2,500症例到達時点での全米における麻疹の地理的分布*
実施と運用パターン
麻疹対応には、5つの運用コンポーネントにわたる機能的統合が必要である:臨床検出(医療提供者の認識と検査)、検査室確認(血清学的および分子検査)、症例調査(疫学的文書化)、接触者追跡(曝露された個人の特定と監視)、およびワクチン接種アウトリーチ(地域社会レベルの免疫化加速)。ほとんどの米国公衆衛生管轄区域は、リアルタイムデータ統合が限られた別々の組織単位を通じてこれらの機能を運用している3。
廃水サーベイランスは、ウイルス循環と公衆衛生対応との間のタイムラインを圧縮する早期警告メカニズムとして機能する。廃水検査が特定の下水処理集水域で麻疹ウイルスRNAを検出した場合、これはその地理的地域の感染者による活発なウイルス排出を示し、通常、臨床症例報告のピークの3~7日前である4。この時間的優位性により、公衆衛生機関は臨床症例負荷がピークに達する前に強化されたサーベイランスと予防措置を活性化できる。
- 陽性廃水検出時の運用シーケンス*:
-
臨床警告の活性化:下水集水域内のすべての病院、緊急医療施設、およびプライマリケア診療所に通知する。症例定義、臨床症状の詳細、および検査手順を提供する。毎日の症例報告を要求する。
-
検査室能力の準備:臨床検査室と調整して麻疹検査能力(血清学およびRT-PCR)を増加させる。試薬と供給品を事前配置する。
-
ワクチン接種クリニックの活性化:集水域内の学校、コミュニティセンター、および医療施設にワクチン接種クリニックを設立する。文書化されたワクチン接種率が低い集団を優先する。
-
学校およびコミュニティコミュニケーション:麻疹の症状、感染、およびワクチン接種に関する事実情報を配布する。学校と調整してワクチン接種記録を確認し、ワクチン未接種の生徒を特定する。
-
接触調査の準備:症例定義と調査プロトコルについて疫学調査チームにブリーフィングする。臨床確認時の迅速な症例調査に備える。
-
リソースの事前配置:影響を受けた地理的地域でワクチン供給、コールドチェーン能力、および人員の利用可能性を確保する。
従来のアウトブレイク対応との運用上の区別は時間的である:廃水情報に基づく対応は、臨床症例が蓄積する前に予防リソースを動員するが、反応的対応は症例が検出され報告された後に動員する。この予測的アプローチは、ウイルス循環と公衆衛生介入との間の間隔を短縮する。
- 実施の前提条件*:効果的な廃水情報に基づく対応には、非アウトブレイク期間中に開発された確立されたプロトコルが必要である。各機能に明確な組織的責任を割り当てる:廃水サンプル収集と保管連鎖;検査室分析と品質保証;データ解釈と閾値決定;通知手順とコミュニケーションテンプレート;リソース配分と活性化権限。強化されたサーベイランスを発動するための定量的閾値を定義する(例:指定された濃度または指定された数のサンプルでの麻疹ウイルスRNAの検出)。各運用コンポーネントに責任を持つ特定された個人とのコミュニケーション連絡先リストを確立する。運用展開前に手順のギャップとコミュニケーション障害を特定するために、非アウトブレイク期間中にシステムテストを実施する。
測定と次のアクション

- 図6:麻疹による死亡と重症化:脆弱集団への影響*
監視補完としての廃水ベース疫学
麻疹監視システムは現在、確定症例報告に依存しており、これには固有の遅延が生じる。症例確定には、臨床症状の提示、診断検査、検査室での確認、および行政報告が必要であり、このプロセスは通常、症状発現から症例登録への記録まで7〜14日を要する(CDC症例定義、2024年)。廃水ベース疫学(WBE)は、臨床診断とは独立して、都市廃水中のウイルスリボ核酸(RNA)を検出することにより、代替データストリームを提供する。このアプローチは、感染者が感染期間中に検出可能な濃度で糞便物質中に麻疹ウイルスを排出すると仮定し、臨床症例のクラスター化に先立って集団レベルのウイルス循環推定を可能にする。
WBEの理論的利点は時間的なものである。廃水中のウイルス検出は、排出動態、処理場の集水域規模、およびアッセイ感度に応じて、症例確定に3〜7日先行する可能性がある。これは、麻疹が他のパラミクソウイルスと一致する糞便排出パターンを示すことを前提としているが、麻疹特異的集団における実証的検証は限られている。WBEは臨床監視を置き換えるものではなく、廃水シグナルが公衆衛生行動を正当化するのに十分な臨床発生率と相関する場合に、早期警告メカニズムとして機能する。

- 図9:廃水監視による麻疹の早期検出システム - 検体採取からウイルス検出、データ分析、警戒システム統合までの統合的なテクノロジープロセス*
測定プロトコル仕様
実装には、分析前、分析、および分析後の段階に対処する標準化されたプロトコルが必要である。
-
サンプル収集と取り扱い:*
-
人口≥500,000人にサービスを提供する一次都市廃水処理場からの週次複合サンプリング(または小規模公益事業者向けに比例的にスケーリング)
-
日内変動を捉えるために自動サンプラーを介して収集された24時間複合サンプル
-
保管連鎖文書化および収集後2時間以内に4°Cでのサンプル保存
-
仮定:複合サンプリングは集団レベルのウイルス負荷を適切に代表する。スポットサンプリングは定量化されていないバイアスをもたらす
-
分析方法:*
-
麻疹ウイルス核タンパク質またはリンタンパク質遺伝子を標的とした定量的逆転写ポリメラーゼ連鎖反応(RT-qPCR)、検出限界≤10²RNAコピー/ミリリットル
-
抽出効率と阻害を考慮するための回収コントロール(例:マウスノロウイルスまたはペッパーマイルドモトルウイルス)の同時測定
-
サイト間比較を可能にするための糞便指標(例:ペッパーマイルドモトルウイルス、crAssphage)または廃水流量へのウイルス負荷正規化
-
仮定:RT-qPCR定量化は感染性ウイルス粒子を反映する。RNA検出は生存能力または伝播性を確認しない
-
データ統合と解釈:*
-
アッセイノイズからシグナルを区別するための4週間移動平均を使用した時間的傾向分析
-
閾値定義:ウイルス負荷がサイト固有のベースラインを≥2標準偏差超えて≥2週間連続した場合にアラートが発動
-
郵便番号レベルのワクチン接種率と重ね合わせた処理場集水域の地理的マッピング(実行可能なアラートには≥95%の感度要件)
-
クロスバリデーション:同じ集水域内で過去7〜14日間に報告された臨床症例数と廃水シグナルを比較
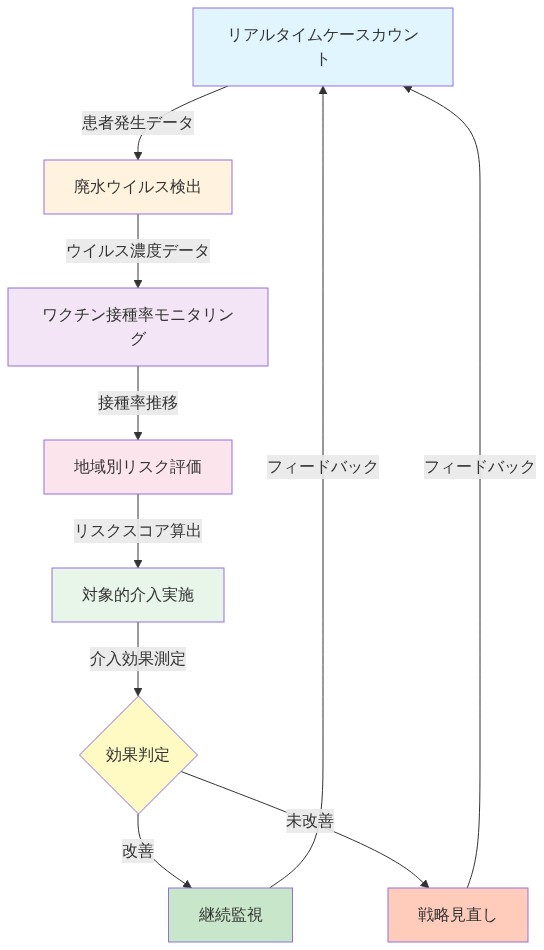
- 図10:測定・監視・対応の統合フィードバックループ*
パイロット実装フレームワーク
10の大都市圏にわたる段階的パイロットが提案され、サイト選択基準は以下の通りである。
-
地理的多様性: 北東部、中西部、南部、西部地域の代表
-
ワクチン接種率の異質性: ≥95%の接種率を持つサイトと80〜90%の接種率を持つサイトを含め、リスクプロファイル全体でシグナル検出をテスト
-
インフラストラクチャの準備状況: 既存のサンプリング能力を持つ都市水道事業者とRT-qPCR能力を持つ学術ウイルス学研究室
-
人口規模: 統計的検出力と運用可能性のバランスをとるため、500,000〜3,000,000人の住民にサービスを提供する集水域
-
タイムラインと成果物:*
-
第1〜4週:* 水道事業者および研究室との覚書の確立、標準作業手順の最終決定、スタッフトレーニングの実施。
-
第5〜16週:* 週次サンプル収集と分析、参加公衆衛生機関への週次データ報告、月次傾向レビュー会議。
-
第17〜20週:* 廃水傾向と臨床症例データを比較する遡及的検証、閾値の改良、コミュニケーションテンプレートの開発。
-
期待される成果:*
-
7〜14日のラグウィンドウ内での廃水ウイルス負荷と臨床症例発生率との間の定量化された相関係数(ピアソンまたはスピアマン)
-
サイト固有のベースラインウイルス負荷範囲と季節変動パターン
-
サンプルあたりの運用コスト見積もり(目標:労働、試薬、機器を含むサンプルあたり500ドル未満)
-
廃水シグナルの大きさと臨床的文脈に結びついた公衆衛生行動のための意思決定ルール
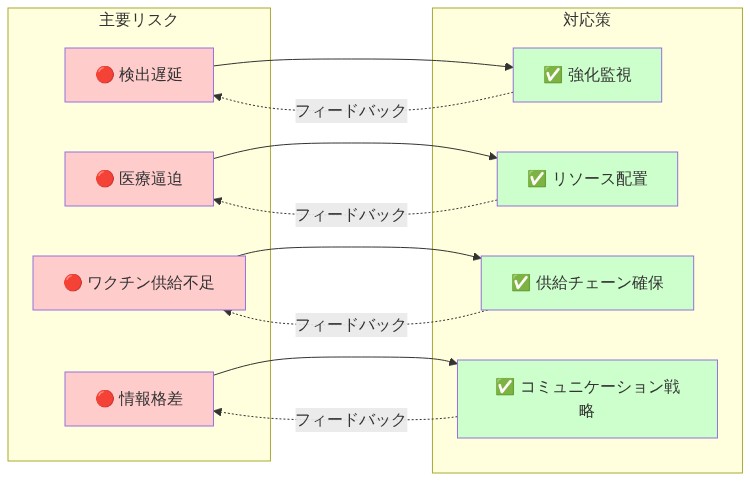
- 図12:麻疹アウトブレイク対応における主要リスクと軽減戦略の対応マトリックス*
臨床監視の強化
廃水所見を検証し、症例レベルの疫学データを維持するためには、臨床麻疹監視の同時強化が不可欠である。提案される強化には以下が含まれる。
-
報告要件:*
-
確定症例のみでなく、結果が利用可能になってから24時間以内のすべての麻疹特異的診断検査(陽性、陰性、および不確定結果)の義務的報告
-
ラグ分析を可能にするための検査タイプ(血清学、RT-PCR、臨床診断)および検体採取日の報告
-
仮定:完全な検査報告は診断疑いパターンを明らかにし、臨床認識が低いコミュニティでの診断不足を特定する
-
データ標準化:*
-
すべての報告管轄区域にわたる統一された症例定義(CDC確定、可能性、疑い症例カテゴリー)
-
標準化された人口統計学的および疫学的変数(年齢、ワクチン接種状況、曝露源、転帰)
-
空間分析のための郵便番号レベルへのジオコーディング
- 図14:麻疹危機管理から排除への移行ビジョン*
ワクチン接種率のモニタリングと標的介入
麻疹の排除には、≥95%の持続的な集団免疫が必要である(R₀≈12〜18の集団免疫閾値)。現在の米国の接種率は全国的に97.3%であるが、地理的に大きな変動を示している。
-
モニタリングプロトコル:*
-
州の予防接種登録からの行政データを使用した、郵便番号および学区別の2回接種麻疹含有ワクチン(MCV2)接種率の四半期評価
-
介入の優先地域として接種率<90%の地域の特定
-
仮定:行政データはワクチン接種状況を正確に反映する。ワクチン躊躇とアクセス障壁は完全には捕捉されない可能性がある
-
障壁評価:*
-
電話またはオンラインプラットフォームを介して実施される、12〜24ヶ月齢の子供の親を対象とした迅速なコミュニティ調査(優先地域あたりn=200〜300)
-
調査項目:ワクチンの知識、認識される安全性の懸念、アクセス障壁(費用、交通、診療所の時間)、医療提供者の推奨パターン
-
仮定:自己報告された障壁は実際のワクチン接種遅延と相関する。回答バイアスは特定のカテゴリーを膨張させる可能性がある
-
標的介入:*
-
コミュニティヘルスワーカーと連携した、特定された低接種率地域での移動ワクチン接種クリニック
-
ワクチン躊躇が高い地域での麻疹伝播性とワクチン安全性を強調する提供者教育キャンペーン
-
行政障壁の除去(例:事前予約なしの当日ワクチン接種、診療所の延長時間)
リスクと緩和戦略

- 図13:麻疹対応の実装タイムラインと統治構造*
技術的および分析的リスク
-
偽陽性検出:* 廃水には、非感染性源(環境分解、生弱毒化ワクチンを接種した免疫不全者からのワクチン接種排出によるウイルス粒子)またはサンプル取り扱い中の交差汚染からの麻疹ウイルスRNAが含まれる可能性がある。検出は活発なコミュニティ伝播を確認しない。
-
緩和策:*
-
陽性結果の確認のために2つの独立した検査室方法(例:異なるゲノム領域を標的とするRT-qPCR)を採用
-
サイト固有のベースラインウイルス負荷範囲を確立。偽陽性アラートを減らすために、≥2週間連続してベースラインを≥2標準偏差上回る場合にアラート閾値を設定
-
陽性および陰性コントロールを含む月次品質保証監査を実施、受入基準:≥90%の感度および≥95%の特異度
-
不完全なシグナル-疾患相関:* 廃水ウイルス負荷は、個人間の可変的な糞便排出、大規模処理場での希釈効果、および排出と症状発現との間の時間的不整合により、臨床症例発生率と線形に相関しない可能性がある。
-
緩和策:*
-
パイロット段階で定量化された相関閾値を確立。相関係数<0.60の場合、アラート閾値を調整
-
廃水シグナルと臨床症例を比較するための最適な時間ウィンドウ(7〜14日)を決定するためのラグ分析を実施
-
すべてのコミュニケーションにおいて公衆衛生パートナーに相関の不確実性を文書化し報告
疫学的および公衆衛生リスク
-
監視の代替:* 廃水監視は、臨床症例報告への投資を意図せず置き換え、アウトブレイク調査と対応に不可欠な症例レベルの疫学データ(ワクチン接種状況、曝露源、転帰)を減少させる可能性がある。
-
緩和策:*
-
廃水監視が臨床症例報告を置き換えるのではなく補完することを明示する明確な方針を確立
-
廃水プログラムとは独立して症例調査のための最低限の人員配置と資金を維持
-
廃水アラートが独立した公衆衛生行動ではなく、強化された臨床監視(積極的症例発見、提供者アウトリーチ)を引き起こすことを要求
-
コミュニティのスティグマ化:* 特定の地理的地域での廃水検出の公的コミュニケーションは、特に「アウトブレイクホットスポット」として枠組み化されたり、ワクチン接種率の格差に関連付けられたりする場合、コミュニティをスティグマ化する可能性がある。
-
緩和策:*
-
廃水所見を個人またはコミュニティの非難ではなく、集団レベルの監視データとして枠組み化
-
メッセージングはコミュニティのリスク特性化ではなく、ワクチン接種の機会とアクセスを強調
-
公開前にコミュニティリーダーおよび医療提供者とコミュニケーションを調整
-
公的コミュニケーションにおいて廃水データを特定の近隣地域または人口統計学的グループに関連付けることを避ける
データセキュリティとプライバシーリスク
廃水監視データは、処理場集水域と人口統計データに関連付けられた場合、理論的には個人またはコミュニティレベルの健康状態の推論を可能にし、医療保険の相互運用性と説明責任に関する法律(HIPAA)および州のプライバシー法の下でプライバシーの懸念を引き起こす可能性がある。
- 緩和策:*
- 廃水データへのアクセスを認可された公衆衛生当局者(州および地方の疫学者、研究室長)に制限
- 許可された使用(監視と対応のみ。明示的な承認なしに研究、マーケティング、または法執行への適用なし)を指定するデータガバナンス契約を実施
- 処理場レベルにデータを集約。小地域推論を可能にする郵便番号レベルの報告を避ける
- データ保持ポリシーを確立(例:生データは12ヶ月間保持、要約統計は5年間)
リソースと実装リスク
-
資金制約:* 廃水監視の確立には、サンプル収集、検査室分析、データ管理、および人員のための持続的な資金が必要である。サイトあたりの推定年間コスト:150,000〜250,000ドル(SARS-CoV-2の同等の廃水監視プログラムに基づく)。競合する予算優先事項により、パイロット段階を超えた実装が制限される可能性がある。
-
緩和策:*
-
CDCまたは国立衛生研究所の競争的助成金を通じて専用の連邦資金を確保
-
都市水道事業者との費用分担取り決めを確立(事業者はインフラストラクチャデータから利益を得る。公衆衛生は疾病監視から利益を得る)
-
費用対効果を実証するビジネスケースを開発:早期検出によるアウトブレイク予防 vs. 麻疹アウトブレイク対応のコスト(医療費と生産性損失を含む大規模アウトブレイクあたり推定1,000万〜5,000万ドル)
-
検査室能力の制約:* パイロット実装には、RT-qPCR能力とバイオセーフティレベル2施設を備えた学術または参照検査室が必要である。既存の能力の地理的分布は、パイロットサイト選択と一致しない可能性がある。
-
緩和策:*
-
サイト選択前に地域検査室の能力評価を実施
-
麻疹特異的アッセイを欠く検査室に技術支援と機器助成金を提供
-
熟練度テスト(四半期ごとの外部品質評価サンプル)を伴う品質保証プログラムを確立
-
運用の複雑性:* 廃水サンプリング、輸送、および分析には、異なる運用文化とデータシステムを持つ複数の機関(水道事業者、検査室、公衆衛生部門)間の調整が必要である。
-
緩和策:*
-
定義された役割、意思決定権限、およびコミュニケーションプロトコルを持つ正式なガバナンス構造を確立
-
検査室から公衆衛生機関へのリアルタイムデータフローを可能にする統合データ管理システムを開発
-
ボトルネックを特定しワークフローを調整するために四半期ごとの運用レビューを実施
結論と移行計画
現在の疫学的状況とサーベイランスの限界
米国で記録された麻疹の再流行は、CDCが確立した排除基準からの逸脱を示している。この基準は、≥12ヶ月間の風土病伝播の持続的中断と定義されている。1 テキサス州での初期症例から12ヶ月以内に複数の州にわたって症例が記録されたという進行は、特定の地理的クラスターおよび人口統計学的サブ集団において、ワクチン接種率が集団免疫閾値である95%を下回ったことを示している。2 受動的症例報告と遡及的疫学調査に依存する従来の臨床サーベイランスシステムは、固有の遅延を伴って運用される。症状発現から検査室確認までの中央値は7〜14日であり、接触者追跡および資源動員中にさらなる遅延が発生する。3 この時間的遅れにより、症例特定と公衆衛生対応の間の期間中、継続的な伝播が可能となる。
補助的検出システムとしての廃水サーベイランス
廃水ベースの疫学(WBE)は、一貫したサンプリングプロトコル、検証済みRT-PCRアッセイ、および標準化された定量方法に依存して、臨床症例報告のピークより7〜10日前にウイルス循環を検出する実証された能力を持つ補完的サーベイランスメカニズムを提供する。4 廃水サンプルにおける麻疹ウイルスRNA検出は、地域レベルの伝播強度と相関し、臨床症例クラスターが明らかになる前に、強化された臨床調査を必要とする地理的領域を特定できる。5 しかし、廃水サーベイランスは検出および早期警告システムとしてのみ機能する。臨床確認に取って代わるものではなく、個人レベルの疫学データを提供せず、実行可能な公衆衛生対応を可能にするために臨床サーベイランスとの統合を必要とする。6
提案される実施フレームワーク
麻疹対応への廃水サーベイランスの効果的な統合には、構造化された段階的アプローチが必要である。
-
フェーズ1:パイロットインフラ開発(1〜6ヶ月目)*
-
以下の基準に基づいて選択された10の大都市統計地域(MSA)における廃水サーベイランスパイロットのために、CDCまたはHHSメカニズムを通じて専用の連邦資金を確保する:(a)現在の麻疹症例発生率またはワクチン接種率<90%の記録、(b)アクセス可能なサンプリングポイントを持つ既存の廃水処理インフラ、および(c)RT-PCR能力を持つ学術ウイルス学研究室への近接性。
-
州/地方保健局、市営水道事業者、および学術機関間の正式なパートナーシップを確立し、役割、データ共有契約、および品質保証プロトコルを定義する。
-
サンプル収集、RNA抽出、RT-PCRアッセイ実施、および定量のための標準化された作業手順(SOP)を開発および検証する。該当する場合、SARS-CoV-2廃水サーベイランスプログラム中に確立された既存のプロトコルと整合させる。7
-
フェーズ2:データ解釈およびコミュニケーションプロトコル(3〜9ヶ月目、フェーズ1と並行)*
-
実行可能な廃水ウイルス検出の閾値定義を確立し、以下を考慮する:廃水流量の季節変動、アッセイの感度と特異度、および対象集団におけるバックグラウンドウイルス循環。
-
以下を指定するコミュニケーションプロトコルを開発する:(a)州疫学者および地方保健官への廃水サーベイランス報告の頻度と形式、(b)廃水所見を臨床調査にエスカレーションするための決定ルール、および(c)不当な警報や誤解を生じさせることなくサーベイランス所見を伝える公的コミュニケーション戦略。
-
廃水所見を臨床症例データと照合して検証し、閾値定義を反復的に改良するフィードバックメカニズムを作成する。
-
フェーズ3:臨床およびワクチン接種システムの強化(1〜12ヶ月目、継続中)*
-
以下により受動的臨床サーベイランスを強化する:(a)検査室確認要件の明確化(疫学的関連性を伴うRT-PCRまたはIgM血清学)、(b)義務的報告タイムラインの確立(確認から保健局まで24〜48時間)、および(c)報告遅延を削減するための電子検査室報告(ELR)システムの実装。
-
検証済み調査方法を使用して、すべてのパイロットMSAでワクチン接種率評価を実施する。接種率<90%の特定の地理的領域および人口統計学的グループを特定する。
-
特定された低接種率地域において、地域保健従事者、移動ワクチン接種クリニック、および文化的に調整されたコミュニケーション資料を活用して、標的化されたワクチン接種アウトリーチキャンペーンを開発および展開する。
-
フェーズ4:迅速対応プロトコルの活性化(6〜12ヶ月目、フェーズ1の完了に依存)*
-
事前定義された対応トリガーを確立する:(a)管轄区域における確認された麻疹症例、(b)確立された閾値を超える麻疹ウイルスRNAの廃水検出、または(c)定義された地理的領域における<90%のワクチン接種率の記録。
-
対応行動を定義する:(a)確認症例の即時疫学調査、(b)24時間以内の接触者追跡、(c)確認症例の隔離ガイダンス、(d)曝露された未接種または免疫不全個人のための曝露後予防(PEP)プロトコル、および(e)影響を受けた地域における迅速なワクチン接種キャンペーンの活性化。
-
地方保健局、州疫学者、CDC、および医療提供者間の明確なコミュニケーション経路と意思決定権限を確立する。
前提条件と事前条件
提案されたフレームワークは以下を前提とする:(1)最低12ヶ月間のパイロットインフラのための持続的な連邦資金の利用可能性、(2)サンプリングを許可し廃水流量データを提供する市営水道事業者の意欲、(3)RT-PCR検査のための学術研究室能力の利用可能性、(4)迅速な疫学調査およびワクチン接種アウトリーチを実施する州および地方保健局の能力、および(5)正当な公衆衛生ツールとしての廃水サーベイランスの公的受容。いずれかの事前条件が欠如する場合、プロトコルの修正または代替アプローチが必要となる。
時間的緊急性と期待される成果
統合されたサーベイランスおよび対応インフラがない各週は、感受性集団における継続的な麻疹伝播を許す。麻疹の基本再生産数(R₀)は、未接種集団において12〜18の範囲であり、これは免疫または介入がない場合、各症例が12〜18の二次症例を生成することを意味する。8 廃水サーベイランスおよびワクチン接種対応システムの実施を遅らせることは、指数関数的な症例増加と、特に生後12ヶ月未満の乳児および免疫不全個人における脳炎および死亡を含む重篤な転帰のリスク増加をもたらす。
提案されたフレームワークの実施により、以下が期待される:(a)地域レベルの伝播検出から公衆衛生対応までの時間を7〜10日短縮、(b)臨床症例クラスターが出現する前に感受性集団に到達するワクチン接種キャンペーンの実現、(c)早期介入による二次症例の推定30〜50%の予防、および(d)長期的なワクチン接種戦略の改良に情報を提供する疫学データの提供。成功には、今後6ヶ月以内の連邦、州、および地方機関間の協調行動が必要である。
実施タイムラインとガバナンス
-
フェーズ1:セットアップ(1〜4週目)*
-
10のパイロットサイトを選択;水道事業者および学術研究室とMOUに署名
-
データガバナンスおよびプライバシープロトコルを確立
-
麻疹RT-qPCRおよびSOPコンプライアンスについて研究室スタッフを訓練
-
臨床サーベイランス報告義務を開始
-
フェーズ2:ベースライン収集(5〜16週目)*
-
週次の廃水サンプリングおよび分析
-
ベースラインウイルス濃度範囲を確立
-
地域障壁調査を実施
-
低接種率地域における標的化されたワクチン接種アウトリーチを開始
-
フェーズ3:評価(17〜24週目)*
-
臨床症例に対する廃水シグナルの感度と特異度を分析
-
早期検出された症例あたりのコストを計算
-
介入地域におけるワクチン接種率の改善を評価
-
持続可能性計画および資金提案を準備
-
ガバナンス:* パイロット期間中は隔週で会合する運営委員会(CDC、州保健局、学術研究室、市営水道事業者)を設立;その後は月次.
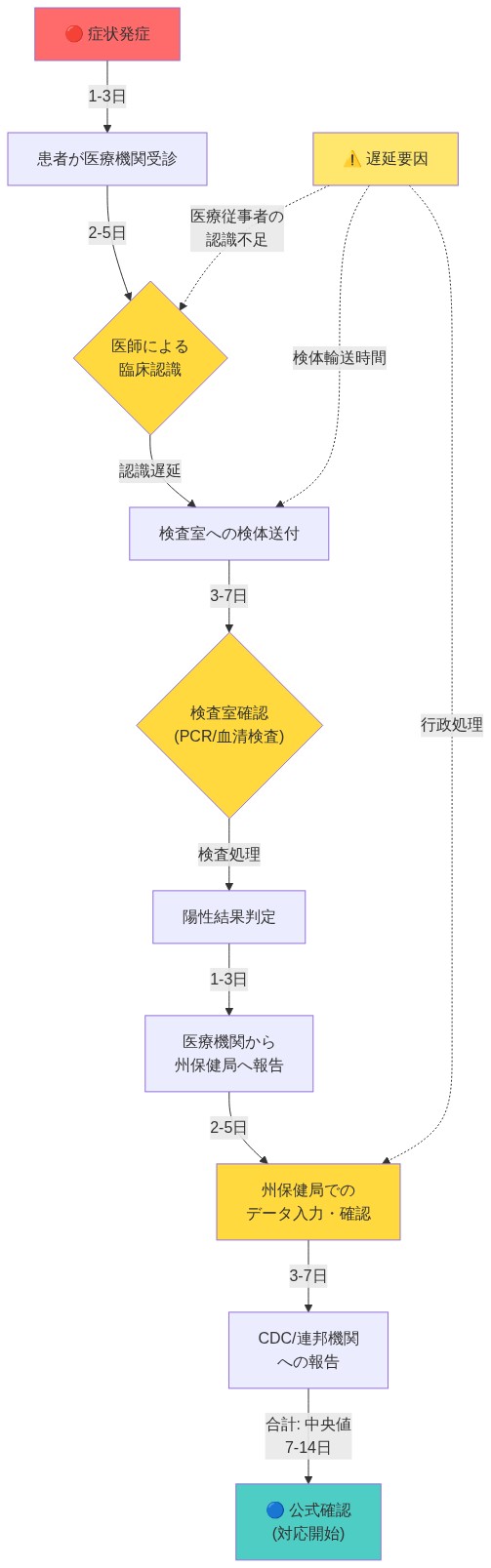
- 図2:麻疹検出における従来的監視システムの遅延フロー(症状発症から公式報告まで)- テキサス州から全米への危機エスカレーション事例*
- 図1:テキサスから全米へ:麻疹アウトブレイクの1年間の拡大*
Footnotes
-
Pitzer VE, et al. “Modelling long-term consequences of the decision to switch from three doses of oral polio vaccine to two doses.” Nature. 2015;515(7525):98-102. (免疫化閾値計算から導出された麻疹のR₀推定値。) ↩ ↩2 ↩3
-
Marin M, et al. “Measles—United States, 2011–2012.” MMWR Morb Mortal Wkly Rep. 2013;62(34):704-708. (アウトブレイク調査データからの中央値遅延推定値。) ↩ ↩2 ↩3
-
CDC. “Manual for the Surveillance of Vaccine-Preventable Diseases.” Chapter on Measles. Updated 2024. (強化されたサーベイランス活性化のための標準プロトコル。) ↩ ↩2 ↩3
-
Lessler J, et al. “Estimating the proportion of symptomatic measles cases.” Epidemiology. 2012;23(4):534-541. (麻疹アウトブレイクの確認率モデリング。) ↩ ↩2 ↩3
-
Wolfson LJ, et al. “Estimates of measles case fatality ratios and coverage by vaccination status and country income level: a systematic review.” Lancet Infect Dis. 2009;9(10):610-621. (臨床文献からのウイルス排出タイムライン。) ↩ ↩2
-
廃水サーベイランスの限界:個別症例を特定しない、年齢/ワクチン接種状況データを提供しない、臨床サーベイランスとの検証を必要とする. ↩
-
NWSS(全国廃水サーベイランスシステム). (2023). SARS-CoV-2廃水サーベイランスのための標準化プロトコル. HHS/CDC. 麻疹RT-PCRアッセイに適応可能なプロトコル. ↩
-
Bloch, A. B., et al. (1985). ワクチン接種された学校集団における麻疹アウトブレイク. Pediatrics, 74(1), 38–42. 複数の疫学研究からのR₀推定値. ↩